Ana Luisa Romero Braga1; Cesar Pereira de Araujo2; Arnaldo Furman Bordon2
DOI: 10.17545/eOftalmo/2024.0019
RESUMO
A oclusão de veia retiniana é a segunda doença vascular retiniana mais comum e é uma importante causa de baixa de visão. A oclusão de veia retiniana é subdividida em oclusão de ramo da veia da retina e oclusão de veia central da retina (OVCR). Um estudo retrospectivo do IRIS registry mostrou prevalência global da oclusão de veia central da retina de 4,67 milhões (0,13%) em pessoas com idade entre 30 e 89 anos. Apenas 0.5% dos casos tinham menos de 25 anos, 2.7% entre 25 e 45 anos, 24.3% entre 45 e 65 anos. A etiologia, patogênese, tratamento, quadro clínico apresentado e prognóstico entre pacientes jovens e idosos com oclusão de veia central da retina são diferentes. Assim, o diagnóstico e o tratamento da oclusão de veia central da retina devem depender das características e dos fatores de risco do paciente. Idealmente, a etiologia e a gravidade da doença devem ser identificadas o mais cedo possível para o início imediato do tratamento direcionado em pacientes jovens. Apresentamos um caso de oclusão de veia central da retina em um paciente jovem saudável cursando com hemorragia sub-hialoidea sem neovascularização associada.
Palavras-chave: Oclusão de veia retiniana; Veia retiniana; Doenças retinianas.
ABSTRACT
Retinal vein occlusion is the second most common retinal vascular disease and is an important cause of poor vision. Retinal vein occlusion is subdivided into branch retinal vein occlusion and central retinal vein occlusion. A retrospective study by the IRIS registry showed a global prevalence of central retinal vein occlusion of 4.67 million (0.13%) in people between 30 and 89 years old. Only 0.5% of the cases were <25 years old, 2.7% between 25 and 45 years old, and 24.3% between 45 and 65 years old. The etiology, pathogenesis, treatment, clinical presentation, and prognosis of young and elderly patients with central retinal vein occlusion are different. Therefore, the diagnosis and treatment of central retinal vein occlusion depend on the patient's characteristics and risk factors. The etiology and severity of the disease should be identified as early as possible for immediate treatment in young patients. We present a central retinal vein occlusion case in a healthy young patient presented with subhyaloid hemorrhage without neovascularization.
Keywords: Retinal vein occlusion; Retinal vein; Retinal diseases.
INTRODUÇÃO
A oclusão de veia retiniana (OVR) é a segunda doença vascular retiniana mais comum e é uma importante causa de baixa de visão1. A OVR é subdividida em oclusão de ramo da veia da retina (ORVR) e oclusão de veia central da retina (OVCR)1. Um estudo retrospectivo do "IRIS registry" mostrou análises epidemiológicas que apontaram que a prevalência global de OVR, ORVR e OVCR atingiu 28,06 milhões (0,77%), 23,38 milhões (0,64%) e 4,67 milhões (0,13%), respectivamente, em pessoas com idade entre 30 e 89 anos em 2015, enquanto os cinco grupos agrupados - e as incidências cumulativas de OVR em dez anos foram de 0,86% e 1,63%, respectivamente2. Apenas 0.5% dos casos tinham menos de 25 anos, 2.7% entre 25 e 45 anos, 24.3% entre 45 e 65 anos, 70.3% entre 65 e 85 anos (formando o maior grupo) e idade igual ou maior que 85 anos foi 2.2% devido ao baixo número de matrículas na plataforma analisada2.
A etiologia da OCVR é multifatorial. Hipertensão arterial sistêmica, diabetes mellitus, hiperlipidemia e doenças vasculares são importantes fatores de risco em pacientes acima dos 50 anos de idade3. Em adultos jovens inclui causas menos comuns como status de hipercoagulabilidade, síndromes de hiperviscosidade e doenças relacionadas a vasculites infecciosas ou não infecciosas4. A hipercoagulabilidade é frequentemente relatada como um fator de risco em adultos jovens, em particular, pelo aumento da prevalência da resistência à proteína C ativada (APC) e deficiência de proteínas anticoagulantes, como C, S e antitrombina III5. Níveis elevados de anticorpos homocisteína e anticardiolipina também são considerados fatores para trombose venosa nestes pacientes6. Outros fatores de risco associados incluem doenças vasculares do colágeno, incluindo lúpus eritematoso sistêmico, sarcoidose e vasculite sistêmica7.
Um artigo científico relata uma associação de OVCR em jovens com glaucoma primário de ângulo aberto, hipertensão ocular, glaucoma pigmentar e síndrome de dispersão pigmentar8. A prevalência de glaucoma e OVCR em pacientes nesta faixa etária foi relatada como menor do que em pacientes mais velhos, variando entre 0 a 7%8. A flutuação diurna da pressão intraocular foi encontrada nestes pacientes que desenvolveram OVCR e foi sugerido que a pressão intraocular anormal pode ser um importante fator de risco8.
O quadro apresentado em adultos jovens tem sido reportado como sendo, na grande maioria dos casos, como brando e não isquêmico, com bom resultado visual, além de os pacientes apresentarem bom estado geral de saúde durante o acompanhamento9. Entretanto, alguns autores relataram que o quadro de OCVR em jovens não necessariamente tem apresentação branda e pode estar associado a mal prognóstico visual e doenças sistêmicas associadas10,11.
O objetivo deste estudo é relatar um caso de OVCR em um paciente jovem cursando com hemorragia sub-hialoidea sem neovascularização identificada.
RELATO DO CASO
Paciente masculino, branco, 27 anos, com queixa de baixa de acuidade visual súbita e indolor no olho direito (OD) há 1 dia. Nega doenças oftalmológicas ou sistêmicas prévias, trauma, esforço físico ou uso de substâncias ilícitas e lícitas, como medicamentos, suplementos, drogas para emagrecimento, dentre outros.
O exame oftalmológico mostrou acuidade visual de 20/200 no OD e 20/20 no olho esquerdo (OE). Exame do segmento anterior sem alterações em ambos os olhos (AO). O mapeamento de retina no OD apresentava disco óptico borrado, ingurgitamento venoso nos quatro quadrantes, aumento da tortuosidade vascular, hemorragias em chama de vela, em borrão e em manchas de Roth nos 4 quadrantes, incluindo a mácula que apresentava-se edemaciada, além da presença de hemorragia sub-hialoidea no quadrante nasal (Figura 1). O OE mostrou-se sem alterações. O exame de tomografia de coerência óptica (OCT) observou-se edema macular com descolamento seroso da retina neurossensorial e espessura central de 869 µm (Figura 2). A angiografia fluoresceinica (AFG), não evidenciou isquemia nas áreas livres de hemorragias (Figura 3).
Os exames de rastreamento sistêmico, incluindo provas inflamatórias e hematológicas como: níveis séricos de glicemia e lipídios, contagem de plaquetas, hemograma, testes de coagulação, tempo de sangramento, proteína S, proteína C, antitrombina, dosagem de homocisteína, fator V de Leiden, protrombina, anticorpos anticardiolipina e anticoagulante lúpico, VHS e PCR; e provas infecciosas como: VDRL, FTA-AbS, anti-HIV, anti-bartonella e toxoplasmose IgG e IgM. Além disso, o paciente foi submetido a avaliação cardiológica tendo realizado análise de valores de pressão arterial, ultrassom doppler de carótidas, eletrocardiograma e ecocardiograma. Todos os exames mostraram-se dentro da normalidade.
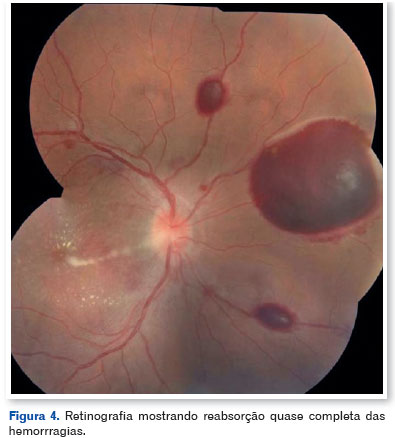
O paciente foi tratado com 3 injeções mensais e consecutivas de bevacizumabe (uso offlabel), iniciando-se 72h após o atendimento inicial e diagnóstico e 96h após início dos sintomas. O seguimento de cinco meses após o início do quadro mostrou acuidade visual de 20/30 no OD e reabsorção quase completa das hemorragias (Figura 4). A biomicroscopia de fundo no último follow-up não demonstrou a presença de neovasos após absorção total das hemorragias. A CST era de 172 µm com redução da espessura da retina neurossensorial na fóvea nasal e discreta disrrupção da zona elipsoide no lado nasal da fovéola (Figura 5).
DISCUSSÃO
O sangramento macular sub-hialoideo é uma complicação bastante rara causada por oclusão de veias central ou de ramo da retina, por malformações vasculares, trauma ou manobra de Valsalva. Relatamos acima um paciente jovem e saudável com uma hemorragia subhialoidea sem neovascularização associada a uma oclusão venosa central pouco frequente. Em último follow-up, paciente apresentava biomicroscopia de fundo livre de neovasos, comprovando a ausência de formação de neovasos após clareamento das hemorragias. Oclusões venosas centrais atípicas podem ser causa rara de hemorragia macular subhialóide12.
Em virtude das diferenças relacionadas aos fatores de risco de OVCR entre pacientes jovens e idosos, causas locais e sistêmicas devem ser investigadas e tratadas prontamente. Semelhante aos pacientes idosos, a fundoscopia de pacientes jovens pode apresentar aumento da tortuosidade e dilatação venosa, edema macular cistóide, múltiplas hemorragias retinianas, edema de disco óptico, formação de neovascularização, hemorragia vítrea, entre outros. Diante deste cenário, o diagnóstico de OVCR isquêmica versus não isquêmica torna-se importante. As manifestações clínicas da forma isquêmica incluem perda significativa da acuidade visual, anormalidades de campo visual, hemorragia e edema retiniano, manchas algodonosas, angiografia fluoresceínica mostrando extensas áreas capilares não perfundidas e diminuição da amplitude da onda B na eletrorretinografia. A forma não isquêmica é a mais comum nos pacientes jovens e se apresenta com um quadro mais brando, com melhor acuidade visual corrigida (BCVA) melhor que 20/200, defeito pupilar relativo leve ou ausente, menor incidência de edema macular cistoide e líquido sub-retiniano, espessura central da retina mais fina e melhor integridade da membrana limitante externa, zona elipsoide e epitélio pigmentar da retina3,12,13.
A idade está correlacionada com a espessura da coroide. Uma coroide mais espessa em pacientes jovens pode refletir uma melhora da retina externa. Portanto, uma lesão isquêmica em pacientes jovens resulta em uma recuperação mais rápida, pela maior resistência ao insulto inicial, pela maior integridade das células epiteliais pigmentares da retina e endoteliais dos capilares da retina, barreira hemato-retiniana mais intacta e a menor liberação de fatores como VEGF. Assim, pode-se especular que a gravidade da obstrução pode variar em pacientes de diferentes idades8.
Os exames como angiografia fluoresceínica e tomografia de coerência óptica podem ser usados para diagnóstico e para monitorização dos achados clínicos e resposta ao tratamento. A AFG detecta neovascularização e áreas não perfundidas no polo posterior e na retina periférica. OCT é útil para identificar edema macular. Além disso, permite a avaliação de camadas retinianas individuais, sendo utilizado para avaliar as alterações do edema macular após o tratamento11.
Como os fatores de risco para OVCR em pacientes jovens são diversos, a terapia direcionada para diferentes etiologias e o monitoramento individualizado em longo prazo são críticos. Geralmente, o tratamento para pacientes jovens com OVCR não isquêmica com visão preservada e sem edema macular associado é apenas observação com acompanhamento regular. Já pacientes que apresentam edema macular com diminuição da acuidade visual possuem indicação de injeção intravítrea de medicamentos anti-VEGF ou injeção intraocular de esteroides. A fotocoagulação retiniana a laser pode ser realizada nos casos em que há extensas áreas não perfundidas na retina e neovascularização retiniana ou íris12.
Atualmente, a maioria dos autores mostram que pacientes jovens com OVCR têm um melhor prognóstico visual após o tratamento. Entretanto, outro estudo como Dewan et al. mostrou que o BCVA e a espessura central da retina após a terapia anti-VEGF entre pacientes idosos e jovens no acompanhamento final não foram significativamente diferentes14. Koh et al. relataram que a BCVA basal, severidade da retinopatia basal (quantidade de hemorragia retiniana e tortuosidade venosa), presença de edema do disco óptico e presença ou ausência de diabetes foram associados ao prognóstico visual em pacientes jovens com OVCR, sendo BCVA o melhor preditor de prognóstico visual15.
Nesse relato, descreve-se um paciente jovem com quadro de oclusão venosa central que cursou com achado não usual de hemorragia sub-hialoidea sem apresentar neovascularização ou isquemia retiniana durante o acompanhamento e resolução das hemorragias. A etiologia, patogênese, tratamento, quadro clínico apresentado e prognóstico entre pacientes jovens e idosos com OVCR são diferentes. Assim, o diagnóstico e o tratamento da OVCR devem depender das características e dos fatores de risco do paciente. Idealmente, a etiologia e a gravidade da doença devem ser identificadas o mais cedo possível para o início imediato do tratamento direcionado em pacientes jovens.
REFERÊNCIAS
1. Yau JW, Lee P, Wong TY, Best J, Jenkins A. Retinal vein occlusion: an approach to diagnosis, systemic risk factors and management. Intern Med J. 2008;38(12):904-10.
2. Li Y, Hall NE, Pershing S, Hyman L, Haller JA, Lee AY, et al. Age, Gender, and Laterality of Retinal Vascular Occlusion: A Retrospective Study from the IRIS® Registry. Ophthalmol Retina. 2022;6(2):161-171.
3. Stem MS, Talwar N, Comer GM, Stein JD. A longitudinal analysis of risk factors associated with central retinal vein occlusion. Ophthalmology. 2013;120(2): 362-70.
4. Klein R, Klein BE, Moss SE, Meuer SM. The epidemiology of retinal vein occlusion: the Beaver Dam Eye Study. Trans Am Ophthalmol Soc. 2000;98:133-143.
5. Larsson J, Olafsdottir E, Bauer B. Activated protein C resistance in young adults with central vein occlusion. Br J Ophthalmol. 1996;80(3):200-2.
6. Lahey JM, Tunc M, Kearney J, Modlinski B, Koo H, Johnson RN, et al. Laboratory evaluation of hypercoagulable states in patients with central retinal vein occlusion who are less than 56 years of age. Ophthalmology. 2002;109(1):126-31.
7. Fong AC, Schatz H, McDonald HR, Burton TC, Maberley AL, Joffe L, et al. Central retinal vein occlusion in young adults (papillophlebitis). Retina. 1992;12(1):3-11.
8. Gupta V, Sony P, Sihota R. Bilateral retinal venous occlusion in pigmentary glaucoma. Graefes Arch Clin Exp Ophthalmol. 2005;243(7):731-3.
9. Walters RF, Spalton DJ. Central retinal vein occlusion in people aged 40 years or less: a review of 17 patients. Br J Ophthalmol. 1990;74(1):30-5.
10. Kuo JZC, Lai CC, Ong FSC, Shih CP, Yeung L, Chen TL, et al. Central retinal vein occlusion in a young Chinese population: risk factors and associated morbidity and mortality. Retina. 2010;30(3):479-84.
11. Frucht J, Yanko L, Merin S. Central retinal vein occlusions in young adults. Acta Ophthalmol (Copenh). 1984;62(5):780-6.
12. Zhang XT, Zhong YF, Xue YQ, Li SQ, Wang BY, Zhang GQ, et al. Clinical Features of Central Retinal Vein Occlusion in Young Patients. Ophthalmol Ther. 2022;11(4):1409-1422.
13. Fong ACO, Schatz H. Central retinal vein occlusion in young adults. Surv Ophthalmol. 1993;37(6):393-417.
14. Dewan KS, Hentati F, Greenlee TE, Conti TF, Chen AX, Hom GL, et al. Age-related differences in presentation and outcomes of anti-VEGF treatment of retinal vein occlusion. Can J Ophthalmol. 2021;56(2):96-104.
15. Koh YY, Lai CC, Wu WC, Hwang YS, Chen KJ, Wang NK, et al. Baseline clinical features predict visual outcome in young patients with central retinal vein occlusion. Graefes Arch Clin Exp Ophthalmol. 2020;258(7):1367-77.
INFORMAÇÃO DOS AUTORES |
|
 |
» Ana Luisa Romero Braga https://orcid.org/0009-0004-9650-0612 https://lattes.cnpq.br/6717821233133489 |
 |
» Cesar Pereira De Araujo https://orcid.org/0000-0002-0827-2153 https://lattes.cnpq.br/1815185382812685 |
 |
» Arnaldo Furman Bordon https://orcid.org/0000-0002-2742-2102 https://lattes.cnpq.br/3104904682273027 |
Financiamento: Declaram não haver.
Número do projeto e instituição responsável pelo parecer do Comitê de Ética em Pesquisa: CAAE: 76824223.4.0000.0088 / Hospital Oftalmológico de Sorocaba.
Conflitos de Interesse: Declaram não haver.
Recebido em:
27 de Março de 2024.
Aceito em:
14 de Junho de 2024.