Adriana Geremias Toni1,2 ; Nathalia Perussi Garcia1,2; Bruno De Amicis Zanchetta1,2; Priscilla Fernandes Nogueira1,2; Guilherme Novoa Colombo Barboza1,2; Marcello Novoa Colombo Barboza1,2
DOI: 10.17545/eOftalmo/2020.0007
RESUMO
A oclusão da artéria central da retina (ACR) é uma causa de cegueira irreversível. O prognóstico visual é pobre e é considerada uma emergência oftalmológica. O objetivo do estudo é documentar a importância da trombofillia como um fator de risco para oclusão da ACR e enfatizar que os oftalmologistas devem investigar trombofilia, o que torna possível a prevenção de trombose em outros órgãos. A paciente do caso foi acompanhada antes e após o episódio de perda visual súbita com exame clínico e complementar, evidenciando a dificuldade de diagnóstico prévio.
Palavras-chave: Retina; Artéria retiniana; Vasculite retiniana; Angiofluoresceinografia; Trombofilia
ABSTRACT
Occlusion of the central retinal artery (CRA) is a cause of irreversible blindness. The visual prognosis is poor and is considered an ophthalmological emergency. The objective of this study is to document the importance of thrombophilia as a risk factor for CRA occlusion and to emphasize that ophthalmologists should investigate thrombophilia, which also makes it possible to prevent thrombosis in other organs. The patient in this case was followed before and after an episode of sudden visual loss with clinical and complementary examination, evidencing the difficulty of previous diagnosis.
Keywords: Retina; Retinal artery; Retinal vasculitis; Fluorescein angiography; Thrombophilia
INTRODUÇÃO
A oclusão da artéria central da retina (ACR) é uma causa de cegueira irreversível que acomete principalmente indivíduos do sexo feminino após os 60 anos de idade, apresentando incidência de 1 a cada 10.000 habitantes.1,2 A nutrição da retina é feita pelos vasos da coróide e pelos ramos da ACR. Em média 15 a 30% dos indivíduos apresentam artéria ciliorretiniana que caminha em direção a região macular.3
O quadro clínico se caracteriza por perda de acuidade visual súbita e indolor, unilateral, podendo ser precedida por episódios transitórios de perda visual. Ao exame clínico oftalmológico pode-se observar palidez e opacidade retiniana, coloração avermelhada em região da fóvea, devido a manutenção da circulação feita pela coroide.2
Na suspeita de oclusão ACR deve ser feito exame oftalmológico completo, com acuidade visual, pressão intraocular (PIO), reflexos oculares, biomicroscopia e fundoscopia. O diagnóstico é frequentemente clínico, não sendo necessários exames complementares.
O prognóstico visual depende das medidas terapêuticas tomadas de imediato, porém mesmo assim ainda é pobre. A maioria dos pacientes evoluem com visão baixa permanente, podendo ter um prognóstico melhor se artéria ciliorretiniana patente.4É considerada uma emergência oftalmológica com resultados pouco promissores.
O objetivo do estudo é documentar a importância da trombofillia como fator de risco para oclusão da ACR, principalmente em pacientes jovens e sem outros fatores de risco, o que torna possível a prevenção de trombose em outros órgãos. O oftalmologista desempenha um papel crítico na investigação e prognóstico desses pacientes, particularmente quando este é o primeiro evento trombótico. A paciente do caso foi acompanhada antes e após o episódio de perda visual súbita com exame clínico e complementar, evidenciando a dificuldade de diagnóstico prévio.
RELATO DE CASO
Feminino, 55 anos, parda, caixa de correio. Antecedentes pessoais: hipertensão arterial, 2 cesáreas prévias e tabagista (45 maços/ano). Nega antecedentes oftalmológicos e familiares. Em uso de losartana. Queixa e duração: amaurose fugaz em ambos olhos (AO) há 2 meses. Refere quadro esporádico, com melhora espontânea em poucos minutos. Nega febre, trauma ou uso qualquer outra medicação.
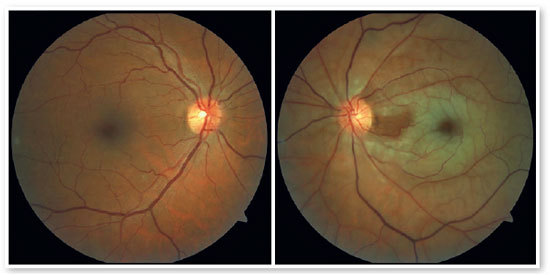
Ao exame físico ocular apresentou acuidade visual com correção (AVcc): 20/25 AO, PIO feito pelo método aplanação: 14 e 12mmHg. Biomicroscopia: sem alterações AO. Reflexos oculares preservados AO. Mapeamento de retina: escavação fisiológica, papilas róseas e bem delimitadas, mácula livre, arcadas vasculares preservadas, retina aplicada em polo posterior (Figura 1).
A paciente foi orientada a procurar avaliação cardiológica, vascular e hematológica, cessar tabagismo e mudança estilo de vida. Retorno trimestral ou antes se novos sintomas ou sinais de alarme.
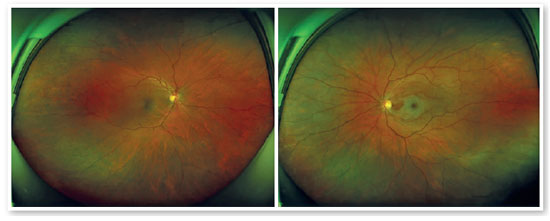
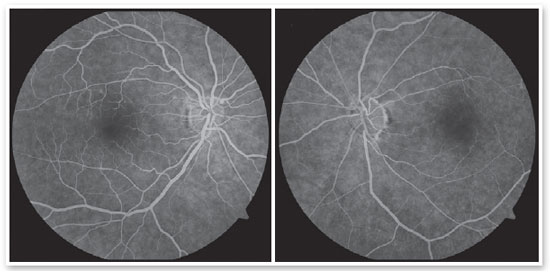
Após 2 meses retorna com queixa de baixa acuidade visual (BAV) súbita em olho esquerdo (OE) há 6 horas. Relata que estava enxergando normalmente no dia anterior, porém ao acordar notou baixa visão em OE, com pequena região de visão temporal inferior. Ao exame físico ocular: AVcc: 20/25 e movimento de mãos, PIO: 14 e 16mmHg. Campo de confrontação: prejudicado em OE. Reflexos oculares: olho direito preservados, OE: reflexo consensual diminuído 2+, reflexo direto diminuído 1+, com defeito pupilar aferente relativo. Pupilas: anisocóricas, média midríase em OE. Mapeamento de retina OD: sem alterações. OE: escavação fisiológica, papila rósea e palidez retiniana em região perimacular.
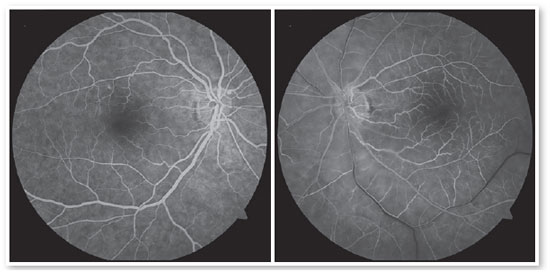
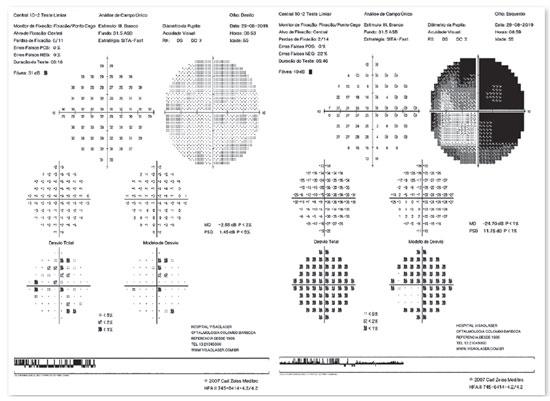
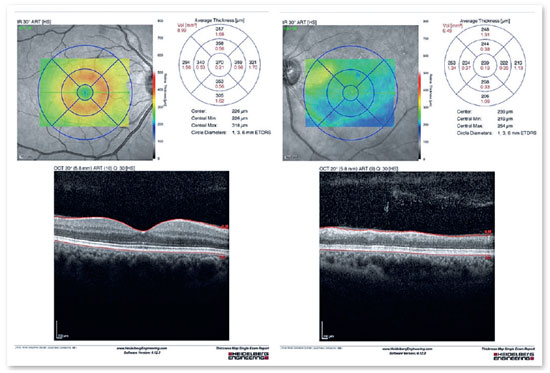
Retinografia e optomap evidenciaram palidez perimacular (Figuras 2 e 3), campo visual apresentou escotoma tubular em OE (Figura 4), OCT de mácula com edema camadas superficiais (Figura 5) e angiofluoresceinografia com atraso do enchimento e hiperfluorescência discreta em região peripapilar e nasal inferior (Figura 6). Com base nos exames, foi feito diagnóstico de oclusão artéria central retina, com artéria ciliorretiniana patente.
Foi feito manitol 20% EV e massagem ocular no momento da consulta e prescrito timolol 0,5% tópico. Sem sucesso terapêutico. Encaminhada para avaliação cardiológica, vascular e hematológica. Orientada a cessar tabagismo e mudança estilo vida, com controle rígido pressão arterial.
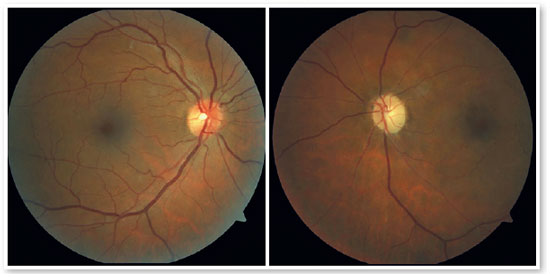
Retornou após 02 meses referindo permanência da baixa visão em OE, sem demais queixas. Foram realizados novos exames (Figuras 7 a 10). Passou em avaliação hematológica sendo diagnosticada com trombofilia, com exames: presença de mutação G20210A no gene da protrombina (GPT) em heterozigose, ausência de mutação fator V Leiden (FVL). Fator VII e VIII de coagulação, proteína C e S, anticorpos anticardiolipina, atividade da antitrombina III e dosagem sérica de homocisteína, todos dentro dos valores referência. Segue em acompanhamento com hematologista, cardiologista e oftalmologista semestralmente.
DISCUSSÃO
O caso apresentado foi acompanhado antes e após a ocorrência da perda visual súbita. A paciente foi submetida à avaliação oftalmológica completa, sendo feitos exames complementares devido a queixa de amaurose fugaz, porém sem evidências de quaisquer alterações.
O bloqueio da ACR é repentino e cursa com hipoperfusão retiniana e dano celular rapidamente progressivo. A sobrevivência da retina depende do grau de colateralização e da duração da isquemia retiniana. Acredita-se que o dano permanente ocorre em pouco mais de 90 minutos.4,5 Os pacientes com a presença da artéria ciliorretiniana apresentam melhores prognósticos a longo prazo, porém a paciente descrita evoluiu com acuidade visual de movimento de mãos, que possivelmente está relacionado com o tempo e grau de isquemia.1-3
A OACR pode ser classificado em 4 entidades clínicas: não arterítico, não arterítico com presença de artéria ciliorretiniana, arterítico associado a arterite de células gigantes e não arterítico transitórito.
A OACR arterítico ocorre em menos de 5% dos pacientes e está mais comumente relacionado a arterite de células gigantes. Apesar de pouco frequente, esses casos devem ser suspeitados e referenciados o mais rápido possível, devido ao alto potencial de perda visual ou danos neurológicos irreversíveis.6
Um dos diagnósticos diferenciais de arterite de células gigantes é a Síndrome de Susac, no qual apesar de rara, apresenta disfunção neurológica progressiva associada a psicose, hipoacusia e oclusões de múltiplos ramos da artéria retiniana. Sua fisiopatologia ainda não está esclarecida, mas o diagnóstico e tratamento precoce também permitem minimizar sequelas neurológicas, oftalmológicas e auditivas.7
A isquemia da OACR pode ocorrer devido aterosclerose arterial, embolia, doenças vasculares, doenças inflamatórias ou hipercoagulabilidade. As principais causas ocorrem por obstrução de carótida, doença valvular e fibrilação arterial.8 Em pacientes sem histórico de acidente vascular cerebral, o risco após OACR é aumentado entre 4,8% e 35,5% dentro de 3 anos após o diagnóstico ocular.
Os fatores de risco cardiovasculares mais reconhecidos, para OACR incluem idade, tabagismo, hipertensão, hiperlipidemia, diabetes mellitus e aterosclerose. Mais recentemente, no entanto, tem havido maior foco sobre o papel etiológico da trombofilia.9
Na ausência de uma etiologia cardioembólica, a trombofilia é uma causa comum e importante. Dentre as trombofilias, encontramos: hiper-homocisteinemia, mutação fator V Leiden (FVL), mutação gene da protrombina (GPT) G20210A, deficiência de antitrombina III, deficiência de proteína C ou S, síndrome antifosofolípide. Dentre elas, a hiperhomocisteínemia é a mais comum.10 A mutação GPT é uma transição G-A no nucleotídeo 20210 do gene fator II e está associada ao aumento da protrombina plasmática, resultando em um estado de procoagulante, tem uma prevalência de 1% a 4% e é mais comum entre as pessoas de ascendência caucasiana. Além disso, está associada ao tromboembolismo venoso (TEV), e a literatura recente tem ilustrado seu papel significativo na mediação do oclusão vascular ocular.9
Investigações anteriores sobre o papel da trobofilia em doenças oc-clusivas vasculares da retina indicaram que a triagem de trombofilia nos indivíduos afetados deve ser seletiva. Em particular, uma notável história pessoal ou familiar de tromboembolismo ou pouca idade no momento do primeiro evento tromboembólico parecem ser fortes indicadores de uma desordem trombofilia subjacente na OACR.10
Exames a serem solicitados na suspeita de trombofilia são: FVL, a mutação no gene PTB G20210A, dosagem da proteína C, proteína S, antitrombina, fatores de coagulação VIII, VII, IX e XI, e os anticorpos antifosfolipídeos e anticardiolipina.11
Após o episódio de perda súbita de visão, a paciente citada passou por avaliação hematológica fechando o diagnóstico de trombofilia, apresentando 3 grandes fatores de risco para a ocorrência da oclusão arterial (hipertensão arterial, tabagismo e trombofilia).
Em estudo prospectivo, os pacientes diagnostica-dente vascular cerebral (AVC) anterior. Destes, 4,8% dos com OACR, 32,3% tinha evidências de um aci-apresentou etiologia embólica incerta dentro de 3 anos do diagnóstico de OACR. O curso da perda de visão era ipsilateral ao lado do diagnóstico ocular. Com base na epidemiologia conhecida do AVC, esse estudo mostrou que os pacientes podem estar em um risco aumentado de infarto cerebral quando comparadas com controles saudáveis compatíveis com a idade.12
Não há consenso a respeito do tratamento ideal para oclusão de ACR no momento do diagnóstico, embora algumas terapias sejam propostas como administração precoce de trombolíticos intravenosos, massagem ocular para induzir oscilação da pressão intraocular e desobstrução do trombo, redução da pressão intraocular com acetazolamida oral, manitol endovenoso, timolol tópico ou mesmo paracentese de câmara anterior, hiperventilação para induzir acidose respiratória e vasodilatação e oxigenioterapia suplementar.4 Mesmo com as terapias propostas, o prognóstico visual é pobre e incerto. Terapias como anti-hipertensivo tópico e massagem ocular foram tentadas na paciente do caso mesmo após o tempo decorrido, porém sem resultados positivos.
O tratamento para a trombofilia fica a critério do médico, tendo opções como aspirina, aspirina mais clopidogrel, varfarina e heparina de baixo peso molecular. Mais recentemente, um estudo realizado por Napal Lecumberri sugeriu que a aspirina era a opção preferida no tratamento.11
O prognóstico visual depende da rapidez com que as medidas terapeuticas são tomadas, mas em geral é pobre. Apenas 17% das pessoas recuperam uma acuidade visual funcional do olho afetado sem tratamento.8 Nos casos em que o paciente tem artéria ciliorretininana, a acuidade visual final em geral é melhor, variando de 20/20 a 20/50 em 80% dos casos.13 Em relação ao prognóstico sistêmio, em 5 anos, a mortalidade é cerca de 40% e geralmente está relacionado a infarto do miocárdio.
Para a paciente citada acima o hematologista optou por entrar com aspirina. Segue em acompanhamento semestral com hematologista, cardiologista e oftalmologista.
Considerando que a maioria dos casos de OACR ocasiona perda visual severa e irreversível, faz-se imprescindível a determinação da etiologia da doença, buscando-se a prevenção do acometimento do olho contralateral e sistêmico. Por conta disso recomenda-se avaliação multidisciplinar dos pacientes e acompanhamento regular, devido ao prognóstico sistêmico.
REFERÊNCIAS
1. Hayreh SS. Central retinal artery occlusion. Indian J Ophthalmol. 2018;66(12):1684-94.
2. Munro M, Andrews R, Hamilton RD, Palakkamanil M, Adatia FA. Unravelling the mechanism of combined cilioretinal artery and retinal vein occlusion: documentation of the oscillating blood flow column and a review of the literature. Can J Ophthalmol. 2019;54(5):e251-e254.
3. Tobalem S, Schutz JS, Chronopoulos A. Central retinal artery occlusion - rethinking retinal survival time. BMC Ophthalmol. 2018;18(1):101.
4. Mehta N, Marco RD, Goldhardt R, Modi Y. Central Retinal Artery Occlusion: Acute Management and Treatment. Curr Ophthalmol Rep. 2017;5(2):149-59.
5. Benjankar M, Sitaula S, Karki P. Ocular ischemic syndrome; A case report. Nepal J Ophthalmol. 2019 Jan;11(21):86-90.
6. Kim YH, Park KH, Woo SJ. Clinical Manifestations and Visual Prognosis of Cilioretinal Artery Sparing Central Retinal Artery Occlusion. Korean J Ophthalmol. 2020;34(1):27-34.
7. Macedo M, Furtado MJ, Barbosa I, Araujo M, Gomes M, Lume M, et al. Síndrome de Susac. Rev Sociedade Portuguesa de Oftalmologia. 2012;36:307-14.
8. Grory BM, Lavin P, Kirshner H, Scharag M. Thrombolytic Therapy for Acute Central Retinal Artery Occlusion. Stroke. 2020;51(2):687-95.
9. Schochman S, Gluech CJ, Hutchins RK, Patel J, Shah P, Wang P. Diagnostic ramifications of ocular vascular occlusion as a first thrombotic event associated with factor V Leiden and prothrombin gene heterozygosity. Clin Ophthalmol. 2015 Apr 3; 9:591-600.
10. Dixon SG, Bruce CT, Glueck CJ, Sisk RA, Hutchins RK, Jetty V, et al. Retinal vascular occlusion: a window to diagnosis of familial and acquired thrombophilia and hypofibrinolysis, with important ramifications for pregnancy outcomes. Clin Ophthalmol. 2016 Aug 9;10:1479-86.
11. Chapin J, Carlson K, Christos PJ, DeSancho MT. Risk Factors and Treatment Strategies in Patients With Retinal Vascular Occlusions. Clin Appl Thromb Hemost. 2015 Oct;21(7):672-7.
12. very MB, Magal I, Kherani A, Mitha AP. Risk of Stroke in Patients with Ocular Arterial Occlusive Disorders: A Retrospective Canadian Study. J Am Heart Assoc. 2019;8(3):e010509.
13. Brown GC, Shields JA. Cilioretinal arteries and retinal artery occlusion. Arch Ophthalmol. 1979;97(1):84-92.
INFORMAÇÃO DOS AUTORES





Financiamento: Declaram não haver.
Conflitos de Interesse: Declaram não haver.
Recebido em:
21 de Outubro de 2019.
Aceito em:
16 de Junho de 2020.