Hugo Coelho Carvalho Sousa; Paula de Castro Pedroza; Rafael de Paiva Oliveira; Waleska Cecilia Costa de Oliveira Alcoforado; Felipe Crozara Ferreira de Oliveira; Fabrício Tadeu Borges; Kátia Delalibera Pacheco; Marcos Ávila
DOI: 10.17545/eOftalmo/2020.0003
RESUMO
INTRODUÇÃO: A captura de imagens retinianas periféricas se tornou cada vez mais importante para o diagnóstico e tratamento de doenças ao longo dos anos. Algumas degenerações periféricas são importantes por serem fatores de risco para descolamento de retina.
OBJETIVO: Avaliar a sensibilidade da retinografia de grande angular com a oftalmoscopia binocular indireta.
MÉTODO: Estudo prospectivo que incluiu pacientes examinados com a oftalmoscopia binocular indireta com indentação escleral que apresentaram lesões predisponentes ao descolamento de retina. Todos os pacientes foram encaminhados para realizar retinografia de grande angular. Comparamos as lesões encontradas no aparelho, Grupos A e B, com as diagnósticas pela OBI, Grupo Amostral.
RESULTADOS: Ao analisar as imagens do Grupo A (foto dos 4 quadrantes) identificaram 122 lesões de 143 encontradas no Grupo Amostral, com sensibilidade de 85,31%. Quando realizado foto única central, Grupo B, foram localizadas 96 lesões de 158 definindo sensibilidade de 60,76%.
CONCLUSÃO: Ao pesquisar lesões periféricas é recomendado a realização de no mínimo 4 fotos com uma posição pré-estabelecida pelo aparelho (superior, nasal, inferior e temporal).
Palavras-chave: Técnicas de diagnóstico oftalmológico; Retina; Serviços de saúde ocular.
ABSTRACT
INTRODUCTION: The capture of peripheral retinal images has gradually become increasingly important for the diagnosis and treatment of diseases. Some types of peripheral degeneration are important because they are risk factors for retinal detachment.
OBJECTIVE: We aimed to assess the sensitivity of wide-field retinal imaging using indirect binocular ophthalmoscopy.
METHOD: A prospective study was conducted including patients presenting with lesions predisposed to retinal detachment who were examined using binocular indirect ophthalmoscopy with scleral indentation. All patients were referred for wide-field retinal imaging. We compared the lesions found using the equipment (groups A and B) with the diagnoses obtained using BIO (sample group).
RESULTS: On analyzing the images from group A (photographs of the 4 quadrants), 122 lesions of the 143 found in the sample group were identified, resulting in 85.31% sensitivity. When a single central photograph was taken (group B), 96 lesions of 158 found in the sample group were located, resulting in 60.76% sensitivity.
CONCLUSION: When examining peripheral lesions, it is recommended to assess at least 4 photographs in positions preset by the equipment (superior, nasal, inferior, and temporal).
Keywords: Ophthalmic diagnostic techniques; Retina; Eye health services.
INTRODUÇÃO
A primeira imagem retiniana foi registrada no ano de 1.886, desde então, houve um progresso significativo no método de captura e qualidade das imagens. Desde o seu início as principais técnicas de captura de imagem da retina (retinografia) eram capazes de capturar o polo posterior, mácula e disco óptico(1). Posteriormente no final dos anos 90 surgiram os equipamentos digitais que possibilitaram, através da captura de imagens da média periferia, a fotomontagem ampliando a área de observação utilizando softwares específicos(2). Nos últimos 40 anos surgiram diversas técnicas de agrupamento de várias imagens que demonstram, em imagem única agrupada, de 100 a 160 graus da retina. O primeiro sistema de grande angular com captação de uma única imagem foi desenvolvido em 1.975, por Oleg Pomerantzeff, quando se conseguiu, com sistema de lentes em contato com a córnea, documentar até 148 graus entre a retina central e a periférica(2).
Mais recentemente surgiram aparelhos que captam imagem única e que não necessitam de contato com a córnea dentre os quais: Optos® Optomap, Heidelberg Spectralis® HRA Ultra-Widefield e o Clarus® Zeiss(3). O Optomap é um aparelho capaz de registrar imagens do fundus ocular em alta resolução, podendo visualizar em torno de 200 graus de perímetro retiniano, compreendendo 82% de sua extensão(3-6). A nova geração, Optomap 200DTx, utiliza luz vermelha, verde, azul e infravermelho. O tempo de aquisição das imagens é, aproximadamente, 0,3 segundos(4,7). Sua capacidade de visualização ampla é devido a uma nova tecnologia, o espelho elipsóide, que não utiliza o contato direto com globo ocular(1,2).
A captura de imagens retinianas periféricas se tornou cada vez mais importante para o diagnóstico e tratamento de doenças ao longo dos anos em situações como o pré e o pós-operatório de cirurgias vítreo-retinianas, doenças hereditárias, vasculopatias proliferativas isquêmicas, degenerações periféricas, doenças inflamatórias e neoplasias, dentre outras(1).
Algumas degenerações periféricas são importantes por serem fatores de risco para descolamento de retina, dentre elas estão a degeneração lattice, roturas, buracos atróficos, tração vítreo-retiniana e diálises. A detecção precoce destas lesões é de grande importância para o possível tratamento efetivo e prevenção do descolamento de retina(4). Hoje, o exame padrão ouro para avaliação da retina periférica é a oftalmoscopia binocular indireta (OBI) com indentação escleral(7).
Com o crescente uso da tecnologia em vários países e por ser um exame rápido, prático, sem necessidade de midríase medicamentosa, as tecnologias que utilizam de imagem de grande angular tem sido utilizadas como triagem para lesões retinianas periféricas predisponentes ao descolamento de retina. No entanto, não está claro o quanto da periferia pode ser visualizada para este diagnóstico e percentil de efetividade do método(6). Este estudo tem como objetivo avaliar a sensibilidade do equipamento Optomap 200DTx, e comparar os 2 modos de captação existentes no equipamento na detecção de lesões retinianas periféricas detectadas previamente com o método padrão ouro, oftalmoscopia binocular indireta com indentação escleral.
METÓDO
Estudo prospectivo, realizado no serviço de retina no Centro Brasileiro da Visão (CBV). Estudo aprovado no Comitê de Ética em Pesquisa da Fundação de Ensino e Pesquisa em Ciências da Saúde sob o número 13237919.3.0000.5553 (CAAE). Esse trabalho foi realizado após a familiarização com o uso do equipamento Optomap por todos os técnicos e médicos, por 20 meses, desde novembro 2017.
Foram considerados pacientes com mais de 16 anos de idade atendidos consecutivamente no período de agosto a outubro de 2019, que tinham uma ou mais das seguintes condições: queixas de miopsias ou fotopsias até 60 dias antes da consulta, míopes, histórico de descolamento de retina (DR) em um olho e histórico familiar de parentes de primeiro grau com DR, que foram submetidos a OBI com indentação escleral por médico oftalmologista especialista em retina com atuação profissional há mais de 10 anos. Foram incluídos no estudo aqueles que apresentaram ao exame lesões retinianas periféricas predisponentes ou não ao descolamento de retina, com indicação de acompanhamento ou fotocoagulação à laser para prevenção do descolamento de retina. Os pacientes incluídos foram submetidos ao exame de retinografia de grande angular com equipamento Panoramic Ophthalmoscope Optomap P-200DTx Optos® por técnico treinado e ampla experiência no uso do aparelho e constituíram o Grupo Amostral. Foram excluídos casos que apresentaram alterações anatômicas oculares devido a trauma prévio ou anormalidade congênita; olhos com opacidade severa de meios, olhos com história prévia de descolamento de retina, cirurgia vítreo-retiniana, afácicos e pacientes com dificuldade de rotação da cabeça.
A aquisição das imagens foi realizada utilizando duas técnicas diferentes, disponíveis no próprio aparelho. A primeira técnica, Grupo A, foi realizada com o olhar do paciente direcionado para uma posição pré-estabelecida pelo aparelho associado a leve rotação da cabeça de forma que todos os 4 quadrantes tenham imagens captadas (nasal superior, nasal inferior, temporal inferior, temporal superior), incluindo as linhas (horizontal e vertical), como se observa na Figura 1. Na segunda técnica, Grupo B, foi obtida imagem única envolvendo o pólo posterior e a periferia. Os olhos do estudo foram aleatoriamente designados sequencialmente para cada grupo (1:1), Grupo A (foto nos 4 quatro quadrantes) e Grupo B (foto única).
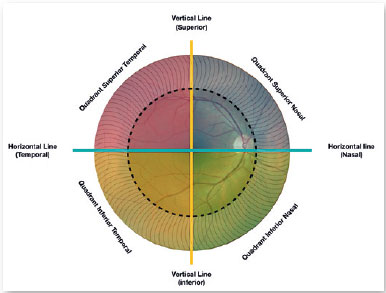
O médico que realizou as análises das imagens preenchia formulário específico previamente elaborado e não sabia o local ou a existência, a quantidade, o tipo e a localização das seguintes lesões na retina periférica: lattice, buraco, rotura, afinamento, retinosquise, tração vítrea e diálise.
Realizamos a comparação entre a quantidade de lesões periféricas verificadas no Grupo Amostral com as imagens encontradas nos Grupos A e B. As análises das imagens foram realizadas por um segundo médico, especialista em retina com atuação na área há mais de 10 anos, que não sabia qual olho ou qual o tipo de lesão e sua localização na imagem analisada. Para as análises o médico utilizou o auxílio do software do próprio aparelho para ampliação da imagem em toda a periferia retiniana. A análise estatística foi realizada pelo programa SPSS e os dados tabelados no Microsoft Office Excel 2019. O banco de dados de imagens está disponível no aparelho da instituição (CBV).
RESULTADOS
Foram identificados pela Oftalmoscopia Binocular Indireta 192 pacientes tendo amostra total de 320 lesões em 255 olhos. Foram excluídos 18 olhos (17 pacientes), 16 olhos do Grupo A e 2 olhos do Grupo B, devido a baixa qualidade de imagem e a dificuldade de rotação da cabeça, perfazendo assim um total de 175 pacientes, 237 olhos (301 lesões) que constituíram o Grupo Amostral. Destes, 110 olhos (143 lesões) foram examinados com a técnica dos 4 quadrantes (Grupo A) e 127 olhos (158 lesões) com foto única central (Grupo B).
Na análise das imagens do Grupo A foram identificadas 122 lesões de 143 (110 olhos) encontradas no Grupo Amostral, com sensibilidade de 85,31% (Figura 2). Quando realizado foto única central, Grupo B, foram localizadas 96 lesões de 158 (127 olhos) definindo sensibilidade de 60,76% (Figura 3).

Os dados da tabela 2 mostram uma sensibilidade de 100% para encontrar as lesões na linha horizontal, Grupo A, e 91,67% no Grupo B. Porém, na linha vertical (Figura 1) houve menor sensibilidade, 63,89% no Grupo A e 35,56% no Grupo B, tabela 2.
Os tipos de lesões com indicação de laser ou acompanhamento clínico, em ordem decrescente foram: degeneração lattice (31,89%) seguida por buraco atrófico (25,25%), rotura (23,26%), afinamento (9,97%), retinosquise (5,32%), tração vítrea (3,65%), diálise (0,66%), tabela 3. Não houve diferença significativa da quantidade de lesões verificadas pela OBI assim como o tipo de lesão encontrada entre os grupos A e B, tabelas 1 e 2.
Pelas avaliações realizadas através da análise de imagens foram descritas 2 lesões não encontradas com a Oftalmoscopia Binocular Indireta (um afinamento retiniano e um buraco retiniano atrófico). Estas lesões não foram consideradas como parte do grupo amostral.
DISCUSSÃO
Nagiel et al. 2016, apresentaram 149 casos utilizando o Optomap e detectou 90,9% das lesões periféricas, incluindo lesões não predisponentes ao descolamento de retina, para roturas retinianas sua sensibilidade foi de 43,8% comparando com OBI(3,8). Panoramic 200 SLO, versão mais antiga do Optomap, apresentou sensibilidade de 100% para detectar descolamento de retina, 33% para buracos periféricos em comparação com 67% para exame habitual. Levando em consideração todas as lesões retinianas, obteve sensibilidade 62% e 73%, para Panoramic 200 SLO e OBI, respectivamente(9).
O campo de visão do Optomap tem algumas limitações, como pálpebras e cílios, associada sua grande profundidade de foco(3,6,10). Os cílios visualizados na região inferior da imagem representam os cílios da pálpebra superior. Tal efeito é evidente ao analisarmos a inversão das imagens, onde a imagem retiniana preserva sua lateralidade (horizontal e vertical), consequentemente, teremos uma imagem externa do globo ocular invertida.
Um estudo realizado com olho artificial com material sintético verificou que existe uma limitação da visibilidade superior e inferior, não somente devido aos cílios e pálpebras, mas sim, porque o ângulo de visão superior e inferior são limitados mesmo em um modelo de olho artificial com ausência de fatores externos. Outra alteração vista está no brilho da imagem, que é menor na região superior. O contraste é pior em região superior e melhor na região temporal, o que pode influenciar na avaliação das imagens(6).
Tais dados neste estudo justificam a dificuldade na localização das lesões na linha vertical e a excelente sensibilidade para a linha horizontal. Em um estudo realizado com modelo de olho artificial, verificaram que a rotação em 15 graus do olho em cada direção poderia aumentar o campo de visão variando para 106,6º superiormente; 121,2º nasal; 91º inferiormente e 120,4º temporal.
O médico que analisava as imagens supunha de antemão que um ou os 2 olhos apresentavam lesões periféricas embora não soubesse o número e o tipo de lesão ou sua localização. O fato de saber previamente da existência de lesões poderia aumentar o índice de acerto ou a descrição errônea de existência de lesões o que não ocorreu na comparação dos resultados, pois somente 2 lesões foram descritas e não foram encontradas na OBI com indentação escleral.
Neste estudo a sensibilidade de detecção das lesões periféricas com imagens obtidas dos 4 quadrantes foi significamente maior (85,31%, Grupo A) do que nas imagens únicas (60,76%, Grupo B). Esta diferença foi estatisticamente significativa, P>0,05. Estes resultados sugerem que ao pesquisar lesões periféricas é recomendado a realização de no mínimo 4 fotos, com o olhar do paciente direcionado para uma posição pré-estabelecida pelo aparelho (superior, nasal, inferior e temporal) associado a leve rotação da cabeça de forma que todos os 4 quadrantes sejam capturados.
Este protocolo deverá ser validado por outros estudos com um número maior de casos para que, no futuro, possamos adotar esta tecnologia como um dos métodos recomendados para identificação com segurança das lesões periféricas da retina.
REFERÊNCIAS
1. Ghasemi Falavarjani K, Tsui I, Sadda SR. Ultra-wide-field imaging in diabetic retinopathy. Vision Res. 2017 Oct;139:187-90.
2. Bronstein MA, Mainster MA, Pomerantzeff O, Trempe CL, Schepens CL, Ávila MP, Scheneider J. High Magnification Fundus Photografhy With the Macula-Disk Camera. Ophthalmology (Rochester). 1982;89(8):189-91.
3. Nagiel A, Lalane RA, Sadda SR, Schwartz SD. ULTRA-WIDEFIELD FUNDUS IMAGING: A Review of Clinical Applications and Future Trends. Retina. 2016;36(4):660-78.
4. Peng J, Zhang Q, Jin H-Y, Lu W-Y, Zhao P-Q. Ultra-wide field imaging system and traditional retinal examinations for screening fundus changes after cataract surgery. Int J Ophthalmol. 2016;9(9):1299-303.
5. Liu L, Wang F, Xu D, Xie C, Zou J. The application of wide-field laser ophthalmoscopy in fundus examination before myopic refractive surgery. BMC Ophthalmol. 2017;17(1):250.
6. Oishi A, Hidaka J, Yoshimura N. Quantification of the image obtained with a wide-field scanning ophthalmoscope. Invest Ophthalmol Vis Sci. 2014;55(4):2424-31.
7. Mackenzie PJ, Russell M, Ma PE, Isbister CM, Maberley DAL. Sensitivity and specificity of the optos optomap for detecting peripheral retinal lesions. Retina. 2007;27(8):1119-24.
8. Lee DH, Kim SS, Kim M KH. Identifiable Peripheral Retinal Lesions Using Ultra-Widefield Scanning Laser Ophthalmoscope and Its Usefulness in Myopic Patients. J Korean OphthalmolSoc. 2014;55(12):1814-20.
9. Khandhadia S, Madhusudhana KC, Kostakou A, Forrester JV, Newsom RSB. Use of Optomap for retinal screening within an eye casualty setting. Br J Ophthalmol. 2009;93(1):52-5.
10. Inoue M, Yanagawa A, Yamane S, Arakawa A, Kawai Y, Kadonosono K. Wide-field fundus imaging using the Optos Optomap and a disposable eyelid speculum. JAMA Ophthalmol. 2013;131(2):226.
INFORMAÇÃO DOS AUTORES






Financiamento: Declaram não haver
Conflitos de Interesse: Declaram não haver
Recebido em:
10 de Março de 2020.
Aceito em:
5 de Maio de 2020.