Sidney Julio Faria e Sousa1; Rosália Antunes Foschini2; Fernando Chahud3
DOI: 10.17545/eoftalmo/2017.104
RESUMO
Relatamos um caso excepcional de xantogranuloma juvenil em uma menina de 7 anos de idade, manifesto por uma lesão nodular antiestética de grandes proporções no limbo corneoescleral, que a impedia de fechar o olho esquerdo. O exame histopatológico e a coloração imuno-histoquímica estabeleceram o diagnóstico. São também apresentados os detalhes que levaram a um resultado bem-sucedido. Até onde chega o nosso conhecimento, esta é a maior lesão xantogranulomatosa do limbo apresentada na literatura até a presente data.
Palavras-chave: Neoplasias; Xantogranuloma Juvenil; Histiócitos.
ABSTRACT
We report a case of a juvenile xanthogranuloma in a 7-year-old girl on the corneoscleral limbus. It presented as a massive, unsightly, nodular lesion that prevented the patient from completely closing her left eye. We were able to excise the lesion completely, leading to a successful outcome. Histopathology examination with immunohistochemical staining established the diagnosis. As far as we know, this is the most extensive xanthogranulomatous limbal lesion reported in the literature.
Keywords: Neoplasms; Xanthogranuloma, Juvenile; Histiocytes.
RESUMEN
Relatamos un caso excepcional de xantogranuloma juvenil en una niña de 7 años de edad, que se ha presentado por una lesión nodular antiestética de grandes proporciones en el limbo corneoescleral, lo cual le impedía cerrar el ojo izquierdo. El examen histopatológico y la coloración inmunohistoquímica establecieron el diagnóstico. Asimismo, se presentan los detalles que llevaron a un resultado exitoso. Hasta donde llega nuestro conocimiento, ésta es la mayor lesión xantogranulomatosa en el limbo presentada en la literatura hasta la presente fecha.
Palabras-clave: Neoplasias; Xantogranuloma Juvenil; Histiocitos.
INTRODUÇÃO
Xantogranuloma juvenil (XGJ) é um transtorno granulomatoso raro, caracterizado pela proliferação e acúmulo de histiócitos não Langerhans que pode ocorrer em qualquer idade e em qualquer órgão ou tecido da economia. Tipicamente, o XGJ se manifesta na pele da face, pescoço ou tronco superior de crianças pequenas como uma pápula ou nódulo solitário, de 3 a 10 mm de diâmetro, bem delimitado, de consistência elástica e coloração laranja-acastanhada. As lesões cutâneas regridem espontaneamente, raramente requerendo tratamento.1 As massas viscerais de grande porte beneficiam-se de quimioterapia.2
O sítio mais frequente das lesões extracutâneas do XGJ é a íris de lactentes, onde ele frequentemente causa hifema, glaucoma e cegueira. Outros locais de envolvimento ocular incluem a conjuntiva, esclera, limbo, úvea, retina, nervo óptico e órbita.3 As lesões no limbo têm menor chance de serem nocivas ao olho, podendo ocorrer em uma ampla gama de idades, da infância à vida adulta.4
Estudos histológicos de lesões do XGJ demonstram que esses granulomas reativos contêm macrófagos gigantes multinucleados, linfócitos, eosinófilos e histiócitos com citoplasma espumoso e xantomatoso, disposto em padrão estoriforme. As células gigantes multinucleadas de Touton estão presentes em 85% dos casos.5 A maioria dessas células é fortemente marcada com o marcador de macrófagos CD68, porém não imunorreativa à neuroproteína S-100 ou à glicoproteína da superfície celular CD1a, ambas marcadores de histiócitos de Langerhans.6-8
Neste relato, apresentamos o caso de uma criança com um XGJ ocular, manifesto por uma lesão nodular antiestética de grandes proporções no limbo corneoescleral do olho esquerdo.
RELATO DO CASO
Uma menina de 7 anos de idade apresentou-se com uma lesão nodular rosa-alaranjada na porção nasal inferior do limbo corneoescleral do olho esquerdo, com três meses de evolução. Queixava-se de leve irritação ocular e da aparência repulsiva da lesão. A mãe atribuiu o problema a um trauma ocular com vareta de bambu, ocorrido 8 meses antes do início do problema. A paciente não apresentava histórico familiar de transtornos cutâneos.
O exame oftalmológico revelou uma massa nodular sólida, lisa, recoberta por vasos sanguíneos dilatados, firmemente aderida ao globo ocular (Figura 1A, B). A lesão (14,3 × 9,6 × 8,8 mm) impedia o fechamento completo do olho esquerdo. Os demais exames em lâmpada de fenda e a fundoscopia eram normais. A acuidade visual era de 20/20 OD e de 20/40 OE.
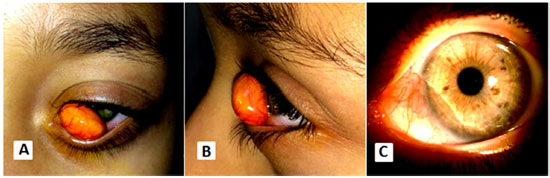
Retiramos a lesão do olho esquerdo sob anestesia geral, que resultou em uma área de adelgaçamento de 2,2 mm de largura no quadrante nasal inferior da córnea (Figura 1C). Durante as 3 primeiras semanas do pós-operatório, a paciente usou colírio de dexametasona 0,1%, quatro vezes ao dia. A paquimetria, realizada 2 meses depois da cirurgia, revelou que a espessura corneana, no ponto mais fino da área previamente ocupada pela lesão, era de 350 µm. As imagens de Scheimpflug, obtidas com o Pentacam (Pentacam, Oculus, Wetzlar, Alemanha), mostraram que a camada epitelial dessa região respondia por um terço da espessura corneana, devido a um espessamento compensatório. As aberrações da córnea em dez vezes maiores no olho esquerdo do que no direito. A refração sob cicloplegia foi de +1,50 −0,25 × 125 no olho direito e de +0,75 −0,75 × 120 no olho esquerdo. A acuidade visual com era de 20/20 no olho direito e 20/25 no olho esquerdo.
As análises histológicas revelaram que a lesão tinha margens intrusivas e superfície bem delimitada, recoberta por epitélio semelhante ao da córnea. Pelo lado corneano, o nódulo era cercado por uma faixa de estroma corneano estirado, de 2 mm de largura; pelo lado oposto, por uma banda de conjuntiva de 3 mm de largura. (Figura 2A). A lesão consistia em um agregado de histiócitos de citoplasma espumosos, permeado por células gigantes multinucleadas do tipo Touton (Figura 2B). Os histiócitos possuíam núcleos ovais com cromatina dispersa, nucléolos minúsculos, citoplasma parcialmente lipidizado e nenhuma atipia. Estavam também presentes um pequeno número de eosinófilos e linfócitos maduros.
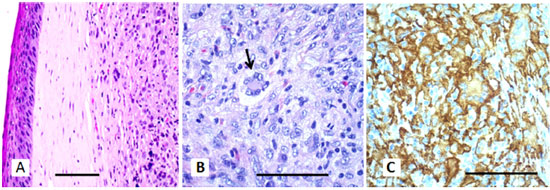
Os testes imuno-histoquímicos foram positivos para os marcadores de histiócitos CD68 e CD163 (Figura 2C) e negativos para S-100 e CD1a. O índice de proliferação Ki-67 foi inferior a 3%. A coloração de metenamina de prata de Gömöri para fungos e a de Ziehl-Neelsen para micobactérias foram negativas. Esses achados levaram ao diagnóstico de XGJ. Na última consulta da paciente, cerca de 2 anos após a cirurgia, não havia evidência de recidiva tumoral (Figura 1C).
DISCUSSÃO
A lesão excepcionalmente grande do presente caso estava causando problemas funcionais e estéticos, que requeriam solução rápida. Tinha o aspecto de um cisto dermoide ou de um dermolipoma, mas essas possibilidades foram logo descartadas pelo fato do tumor ter sido adquirido. O diagnóstico diferencial pré-operatório incluía as seguintes condições: fibroma, neurofibroma, histiocitose e neoplasias de linhagens de células dendríticas/macrofágicas.8,9 Devido às peculiaridades do caso, decidimos pela excisão total do tumor. Como havia a possibilidade de não sobrar tecido corneano debaixo da massa tumoral, solicitamos um botão corneoescleral, que acabou não sendo utilizado.
Iniciamos a dissecção da lesão pelo lado escleral e não encontramos dificuldade em descolá-la da esclera subjacente. Em seguida, passamos para o lado corneano e descobrimos que a mesma estava firmemente aderida ao estroma. Foi difícil determinar o plano cirúrgico ideal de excisão completa do tumor, com remoção mínima de tecido corneano. A Figura 2A mostra a interface entre a lesão do XGJ e a córnea. Partindo do princípio de que a visão do lado esquerdo era de 20/20, antes da massa começar a crescer, é plausível que a acuidade visual pós-operatória de 20/25 tenha decorrido da aberração óptica da córnea, induzida cirurgicamente.
A despeito da existência de outras opções de tratamento como irradiação,10 esteroides tópicos11 e injeção intralesional de triancinolona acetonida,12 consideramos que fizemos a melhor escolha, mesmo levando em consideração a perda visual decorrente da cirurgia. Há um consenso na literatura de que o tratamento mais apropriado para XGJ é a excisão simples ou a excisão com enxerto lamelar.4,13
A ausência de atipia e o baixo índice de proliferação celular Ki-67 sugeriam que a lesão era benigna. O perfil imuno-histoquímico foi típico de histiócitos não Langerhans, com positividade para CD68 e CD163 e negatividade para S-100 e CD1a. Esses resultados descartaram a histiocitose das células de Langerhans (HCL). A lesão também foi negativa para fungos (metenamina de prata de Gomori) e micobactérias (coloração de Ziehl-Neelsen), excluindo o envolvimento desses agentes infecciosos. A presença de citoplasma parcialmente lipidizado foi compatível com o rápido tempo de evolução do tumor, uma vez que as lesões mais antigas tendem a apresentar lipidização mais extensa.
Na presença de proliferação histiocítica anormal, o diagnóstico de XGJ é auspicioso, pois a maioria dessas lesões é benigna.4,9 A histiocitose das células de Langerhans (HCL), que é o diagnóstico diferencial mais temido do XGJ e se manifesta como focos de histiócitos apresentadores de antígenos em diferentes tecidos do organismo, tem consequências potencialmente devastadoras. Ela demanda exame clínico detalhado, testes laboratoriais e exames de imagem dos ossos e cérebro para descartar envolvimento sistêmico.8
A presença de células inflamatórias e gigantes nos infiltrados histiocíticos do XGJ sugere origem inflamatória. Consequentemente, alguma forma de irritação local deve ter ocorrido para desencadear a proliferação e o acúmulo de macrófagos ativados.14 Considerando que o olho afetado sofreu trauma com vara de bambu, vários meses antes da manifestação da lesão, é possível que isso tenha desencadeado a formação da massa tumoral.
Esse caso demonstra que as lesões de XGJ no limbo corneoescleral podem se apresentar como crescimentos nodulares antiestéticos e incapacitantes. A pronta remoção da massa tumoral parece ser o modo mais rápido e eficiente de diagnóstico e tratamento dessa condição. Até onde chega o nosso conhecimento, esta é a maior lesão límbica de origem histiocítica descrita na literatura, até a presente data.
REFERÊNCIAS
1. Lewis JR, Drummond GT, Mielke BW, Hassard DT, Astle WF. Juvenile xanthogranuloma of the corneoscleral limbus. Can J Ophthalmol. 1990;25(7):351-4.
2. Gadner H, Heitger A, Grois N, Gatterer-Menz I, Ladisch S. Treatment strategy for disseminated Langerhans cell histiocytosis. DAL HX-83 Study Group. Med Pediatr Oncol. 1994;23(2):72-80. https://doi.org/10.1002/mpo.2950230203
3. Zimmerman LE. Ocular lesions of juvenile xanthogranuloma. Nevoxanthoedothelioma. Am J Ophthalmol. 1965;60(6):1011-35. https://doi.org/10.1016/0002-9394(65)92808-4
4. Chaudhry IA, Al-Jishi Z, Shamsi FA, Riley F. Juvenile xanthogranuloma of the corneoscleral limbus: case report and review of the literature. Surv Ophthalmol. 2004;49(6):608-14. https://doi.org/10.1016/S0039-6257(04)00136-5
5. Dehner LP. Juvenile xanthogranulomas in the first two decades of life: a clinicopathologic study of 174 cases with cutaneous and extracutaneous manifestations. Am J Surg Pathol. 2003;27(5):579-93. https://doi.org/10.1097/00000478-200305000-00003
6. Sonoda T, Hashimoto H, Enjoji M. Juvenile xanthogranuloma. Clinicopathologic analysis and immunohistochemical study of 57 patients. Cancer. 1985;56(9):2280-6. https://doi.org/10.1002/1097-0142(19851101)56:9<2280::AID-CNCR2820560923>3.0.CO;2-L
7. Zelger B, Cerio R, Orchard G, Wilson-Jones E. Juvenile and adult xanthogranuloma. A histological and immunohistochemical comparison. Am J Surg Pathol. 1994;18(2):126-35. https://doi.org/10.1097/00000478-199402000-00002
8. Saxena T, Kumar K, Sen S, Tandon R. Langerhans cell histiocytosis presenting as a limbal nodule in an adult patient. Am J Ophthalmol. 2004;138(3):508-10. https://doi.org/10.1016/j.ajo.2004.04.029
9. Park SH, Rah SH, Kim YH. Juvenile xanthogranuloma as an isolated corneoscleral limbal mass: a case report. Korean J Ophthalmol. 2003;17(1):63-6.
10. Nordentoft B, Andersen SR. Juvenile xanthogranuloma of the cornea and conjunctiva. Acta Ophthalmol (Copenh). 1967;45(5):720-6.
11. Ashmore ED, Wilson MW, Morris WR, Hill DA, Rodriguez-Galindo C, Haik BG. Corneal juvenile xanthogranuloma in a 4-month-old child. Arch Ophthalmol. 2003;121(1):117-8.
12. Hermel M, Donner A, Remky A. New treatment option for adult-onset limbal xanthogranuloma. Cornea. 2010;29(1):113-6.
13. Kontos G, Borooah S, Khan A, Fleck BW, Coupland SE. The epidemiology, clinical characteristics, histopathology and management of juvenile- and adult-onset corneoscleral limbus xanthogranuloma. Graefes Arch Clin Exp Ophthalmol. 2016;254(3):413-20.
14. Harvey P, Lee JA, Talbot JF, Goepel JR. Isolated xanthogranuloma of the limbus in an adult. Br J Ophthalmol. 1994;78(8):657-9.



Fonte de financiamento: declaram não haver.
Parecer CEP: não aplicável.
Conflito de interesses: declaram não haver.
Recebido em:
23 de Junho de 2017.
Aceito em:
17 de Outubro de 2017.